GIỚI THIỆU
Sự chuyển đổi thành công từ cuộc sống trong tử cung sang cuộc sống ngoài tử cung phụ thuộc vào những thay đổi sinh lý đáng kể xảy ra khi sinh. Mặc dù hầu hết trẻ sơ sinh thực hiện thành công quá trình chuyển đổi này khi sinh mà không cần bất kỳ sự trợ giúp đặc biệt nào, một số lượng nhỏ nhưng đáng kể sẽ cần được hỗ trợ thêm, bao gồm cả hồi sức tại phòng sinh.
DỰ ĐOÁN NHU CẦU CẦN HỒI SỨC
Chuẩn bị sẵn sàng là bước đầu tiên và quan trọng nhất trong việc hồi sức sơ sinh hiệu quả. Tại Hoa Kỳ, 10% trẻ sơ sinh cần một vài can thiệp và 1% sẽ cần các biện pháp hồi sức tích cực khi sinh. Do đó, tại mọi địa điểm sinh, nhân viên được đào tạo đầy đủ về hồi sức sơ sinh phải sẵn sàng thực hiện hồi sức sơ sinh cho dù có dự đoán trước được vấn đề gì hay không.
Vật tư, thiết bị hồi sức sơ sinh
| Nhóm thiết bị | Chi tiết vật tư |
|---|---|
| Làm ấm và vận chuyển | Máy sưởi được làm ấm trước, chăn ấm, mũ, túi hoặc màng bọc nhựa (cho trẻ < 32 tuần), lồng ấp vận chuyển. |
| Thiết bị hút | Bóng hút, máy hút (catheter 10-12 French, áp lực 80-100 mmHg), hút thủ công (ống 8 French), máy hút phân su. |
| Thiết bị theo dõi | Ống nghe, máy theo dõi tim (ECG), màn hình SpO2 với cảm biến. |
| Oxy và thông khí | Nguồn oxy/không khí, máy trộn oxy (FiO2 21-30% cho trẻ < 35 tuần), mặt nạ phù hợp, thiết bị áp lực dương (T-piece, bóng tự phồng), airway miệng họng. |
| Đặt nội khí quản | Đèn soi thanh quản (số 0, 1), ETT (2.5, 3.0, 3.5), máy dò ETCO2, LMA. |
| Đường truyền & Thuốc | Khay đặt catheter tĩnh mạch rốn, catheter ngoại vi, kim, bơm tiêm. |
| Thuốc | Epinephrine 1:10.000 (0.1 mg/mL), nước muối sinh lý, Dextrose 10%, Naloxone. |
Đào tạo
- Chương trình hồi sức sơ sinh (NRP) nên được đào tạo 2 năm/lần.
- Khuyến cáo tất cả nhân viên phòng sinh nên hoàn thành NRP để cải thiện hiệu suất đội nhóm.
Sinh con có nguy cơ cao
| Yếu tố nguy cơ | Chi tiết |
|---|---|
| Tình trạng mẹ | Tuổi (>40 hoặc <16), đái tháo đường, tăng huyết áp, lạm dụng chất, tiền sử thai chết lưu. |
| Tình trạng thai nhi | Sinh non, sinh già tháng, dị tật bẩm sinh, chậm phát triển trong tử cung, đa thai. |
| Biến chứng khi sinh | Ngôi ngang/mông, vỡ ối sớm, nước ối có phân su, nhịp tim thai bất thường, sinh dụng cụ hoặc mổ lấy thai cấp cứu. |
Trẻ sinh non tháng
Trẻ sinh non, đặc biệt là cân nặng cực thấp (ELBW < 1000g), có nguy cơ cao gặp các biến chứng:
- Hạ thân nhiệt: Do diện tích bề mặt lớn, da mỏng, thiếu mỡ dưới da.
- Thông khí không đầy đủ: Do phổi chưa trưởng thành, thiếu surfactant.
- Nhiễm trùng: Hệ miễn dịch chưa hoàn thiện.
- Tổn thương cơ quan: Dễ xuất huyết não thất, bệnh võng mạc (ROP).
IMPORTANT
Đối với trẻ < 28 tuần, sử dụng túi và màng bọc nhựa polyethylene ngay sau sinh để duy trì nhiệt độ cơ thể.
TƯ VẤN TRƯỚC SINH
Cần cung cấp tư vấn cho các bậc cha mẹ trong bối cảnh dự kiến trẻ ELBW:
- Nếu không có cơ hội sống sót: Không nên tiến hành hồi sức.
- Nếu kết cục tốt khó xảy ra: Cha mẹ lựa chọn có bắt đầu hồi sức hay không.
- Nếu kết cục tốt có khả năng: Bắt đầu hồi sức và đánh giá lại liên tục.
HỒI SỨC
Tổng quan
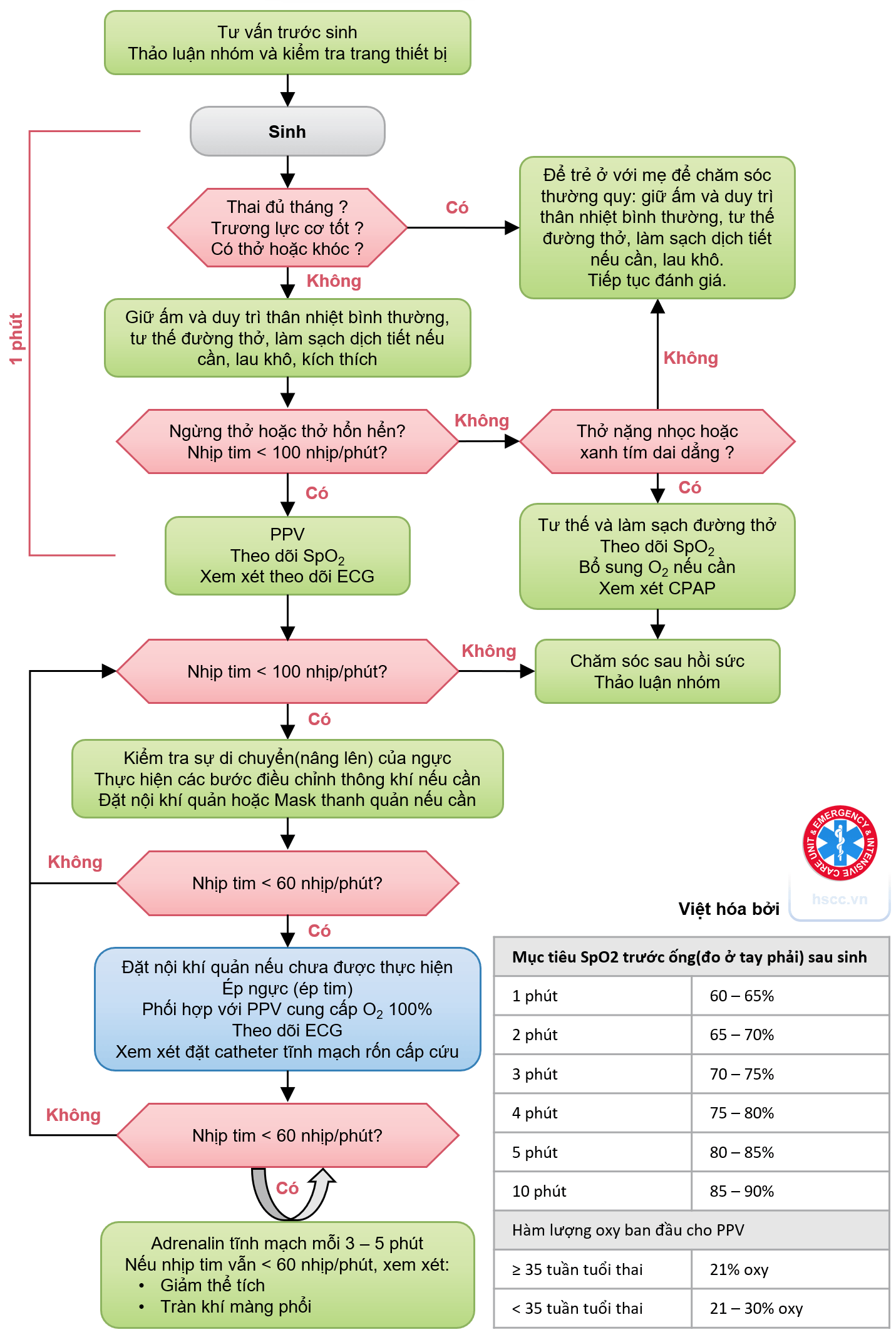
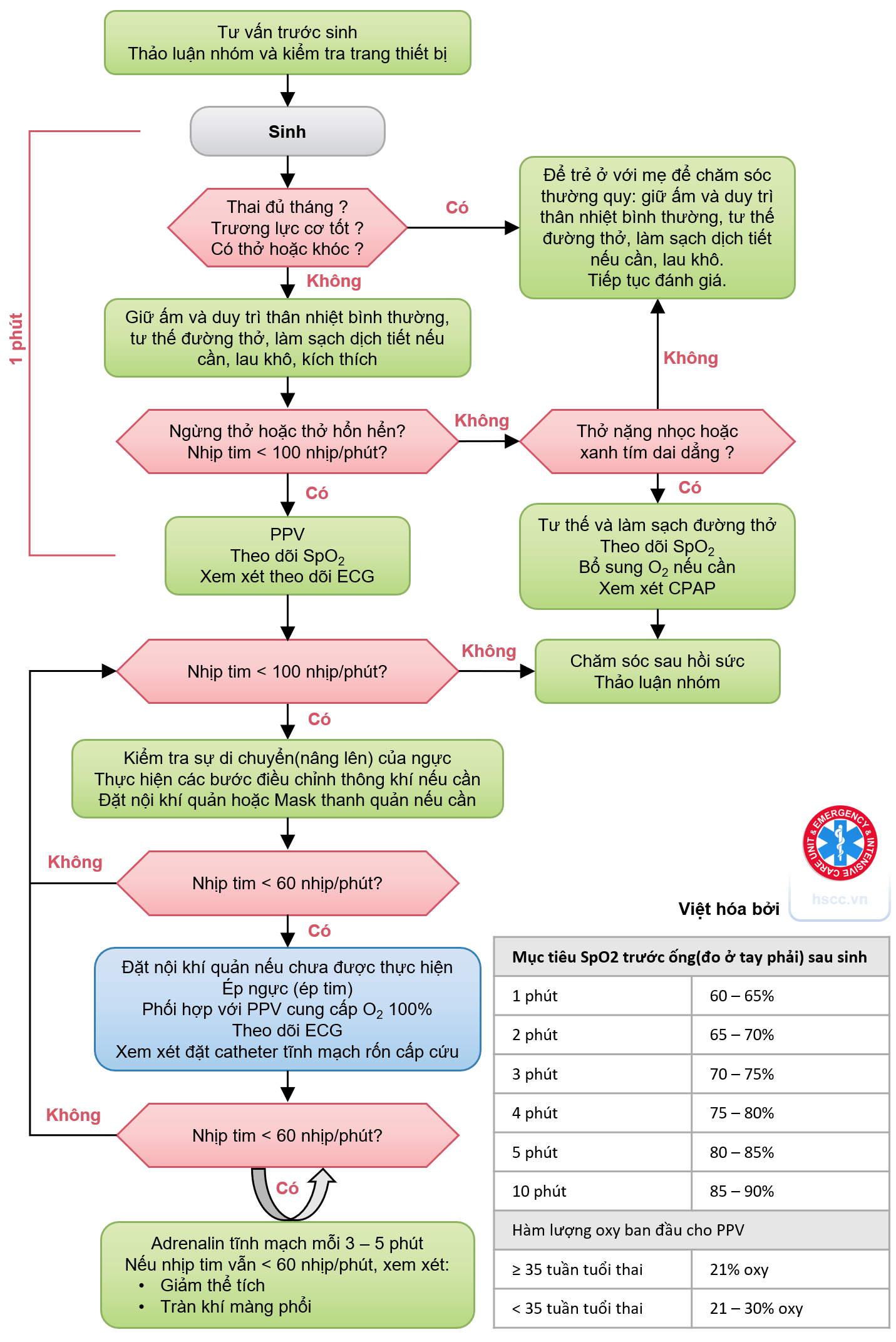
Bắt đầu bằng đánh giá nhanh 3 câu hỏi:
- Trẻ sơ sinh có đủ tháng không?
- Trẻ sơ sinh có trương lực cơ tốt không?
- Trẻ sơ sinh có thở hay khóc không?
Nếu CÓ cả 3: Chăm sóc thường quy (da kề da, làm ấm). Nếu KHÔNG: Bắt đầu ổn định ban đầu.
Các bước ban đầu
Thực hiện trong vòng vài giây sau sinh:
- Lau khô và giữ ấm.
- Điều chỉnh vị trí đường thở và hút dịch nếu cần.
- Kích thích: Vỗ nhẹ lòng bàn chân hoặc xoa lưng (không quá 30 giây).
TIP
Đối với trẻ không cần hồi sức ngay lập tức, khuyến nghị trì hoãn kẹp dây rốn trong ít nhất 30-60 giây.
Trẻ sơ sinh cần hồi sức tại phòng sinh
Ngưng thở/Thở hổn hển hoặc Nhịp tim < 100 lấn/phút
- Bắt đầu Thông khí áp lực dương (PPV) trong vòng 30 giây.
- Gắn SpO2 (tay phải) và ECG.
Tối ưu hóa PPV (MR. SOPA):
- Mask adjustment (Điều chỉnh mặt nạ).
- Reposition airway (Định vị lại đường thở).
- Suction (Hút dịch).
- Open mouth (Mở miệng).
- Pressure increase (Tăng áp lực).
- Alternative airway (Đường thở thay thế - ETT/LMA).
Mục tiêu SpO2 (đo ở tay phải):
| Thời gian | Mục tiêu (%) |
|---|---|
| 1 phút | 60 - 65 |
| 2 phút | 65 - 70 |
| 3 phút | 70 - 75 |
| 4 phút | 75 - 80 |
| 5 phút | 80 - 85 |
| 10 phút | 85 - 95 |
CÁC CAN THIỆP
Kiểm soát nhiệt độ
- Duy trì nhiệt độ 36.5 - 37.5°C.
- Sử dụng máy sưởi bức xạ nhiệt, quấn tã, hoặc túi nhựa PU (cho trẻ < 1500g).
Đường thở
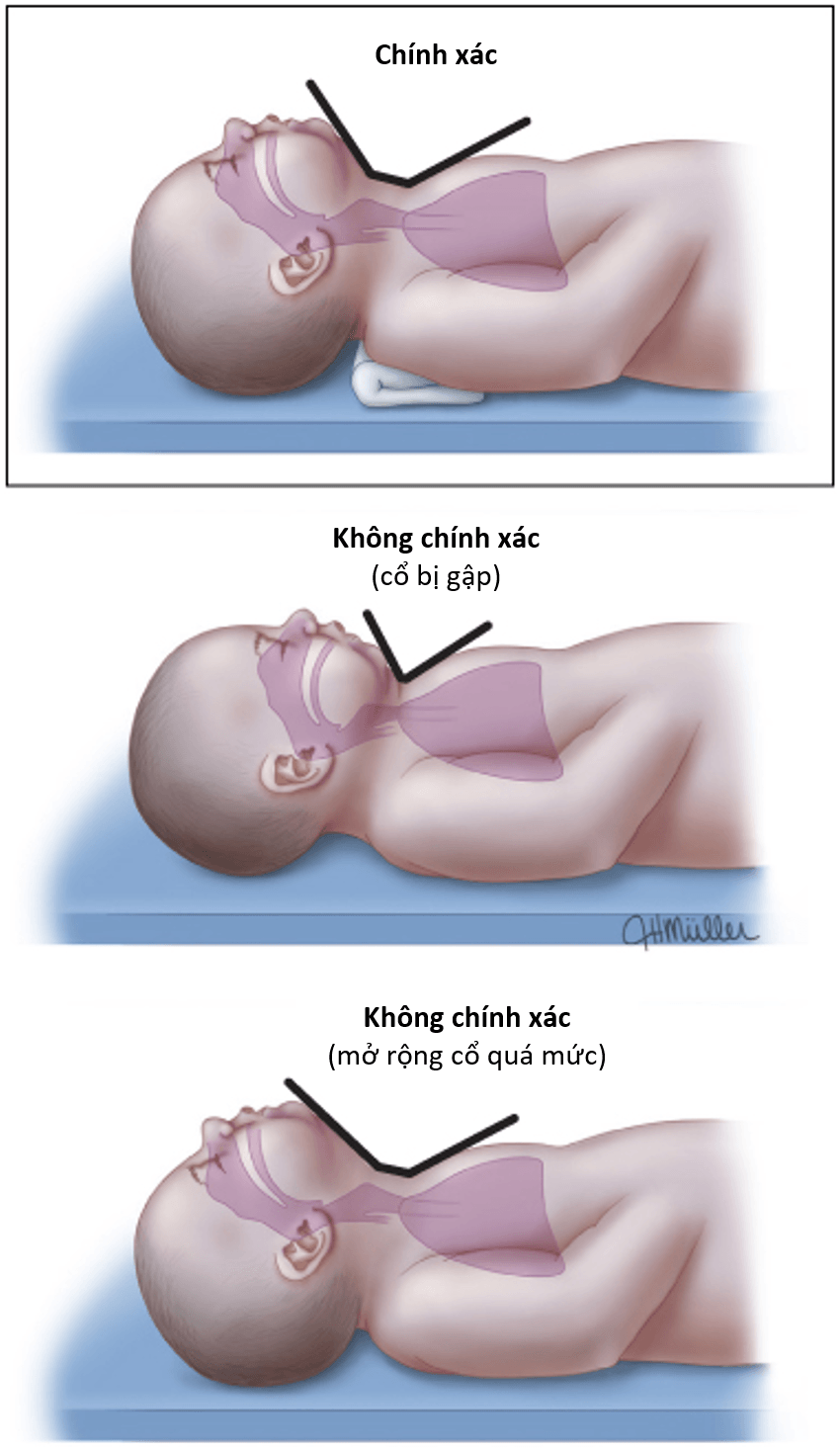
- Tư thế: Nằm ngửa, cổ ở tư thế trung gian hoặc hơi ngửa ("sniffing position").
- Hút dịch: Hút miệng trước, mũi sau. Tránh hút quá sâu gây phản xạ phế vị làm chậm nhịp tim.
- Phân su: Không khuyến cáo hút nội khí quản thường quy nếu trẻ vẫn còn trương lực và thở tốt.
Theo dõi
- SpO2: Đặt cảm biến ở tay phải (trước ống động mạch).
- Nhịp tim: Nghe tim là phương pháp ban đầu, nhưng ECG là chính xác nhất trong hồi sức.
Hàm lượng Oxy
- Trẻ ≥ 35 tuần: Bắt đầu bằng khí phòng (FiO2 21%).
- Trẻ < 35 tuần: Bắt đầu bằng FiO2 21 - 30%.
- Điều chỉnh FiO2 để đạt mục tiêu SpO2, tránh tăng oxy máu quá mức.
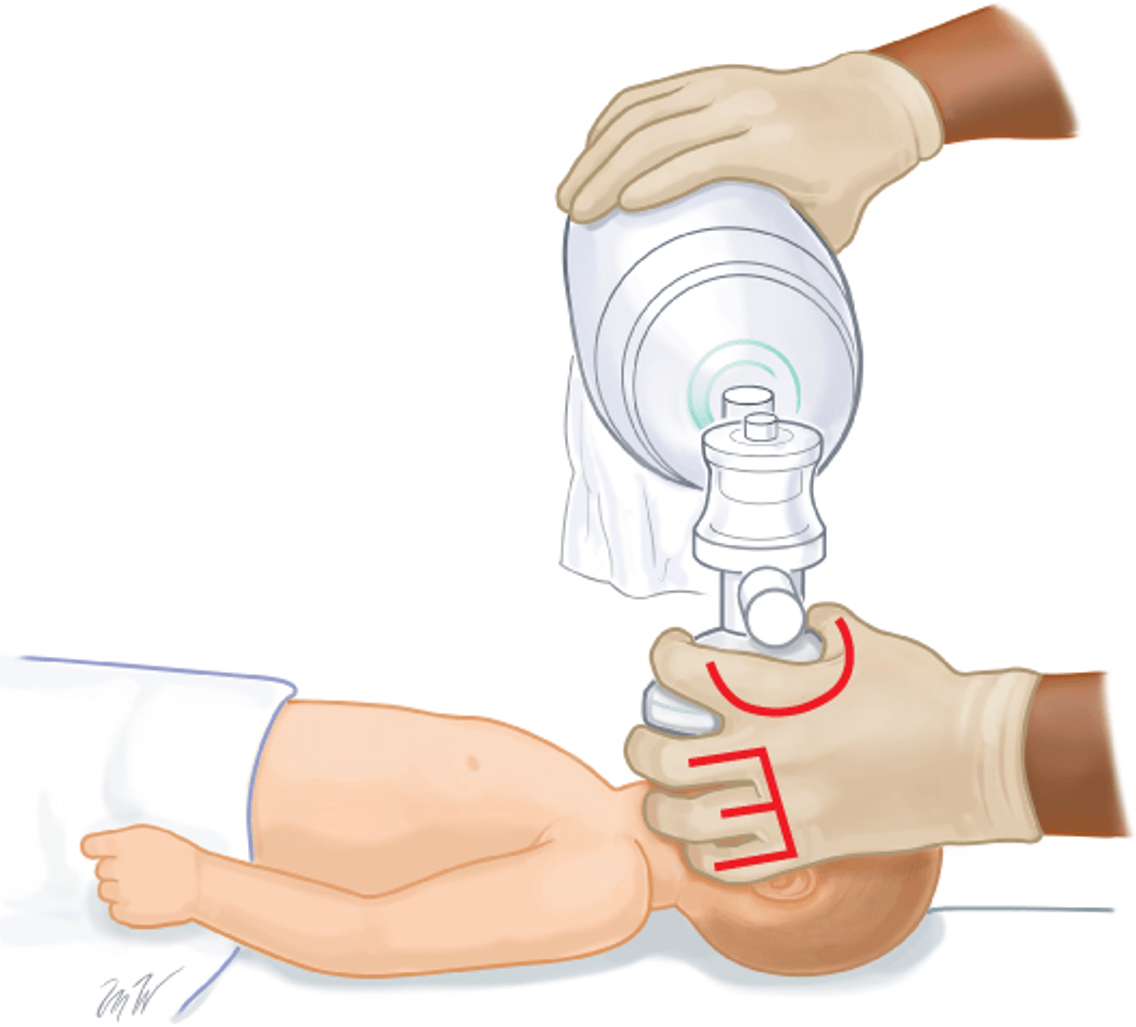
Thông khí áp lực dương (PPV)
- Tần số: 40 - 60 lần/phút.
- Áp lực ban đầu: 30 cmH2O (đủ tháng), 20-25 cmH2O (non tháng).
- Sử dụng PEEP 5 cmH2O (nếu thiết bị cho phép).
Mask thanh quản (LMA)
Chỉ định cho trẻ > 1500g khi PPV bằng mask thất bại hoặc đặt ETT không thành công.
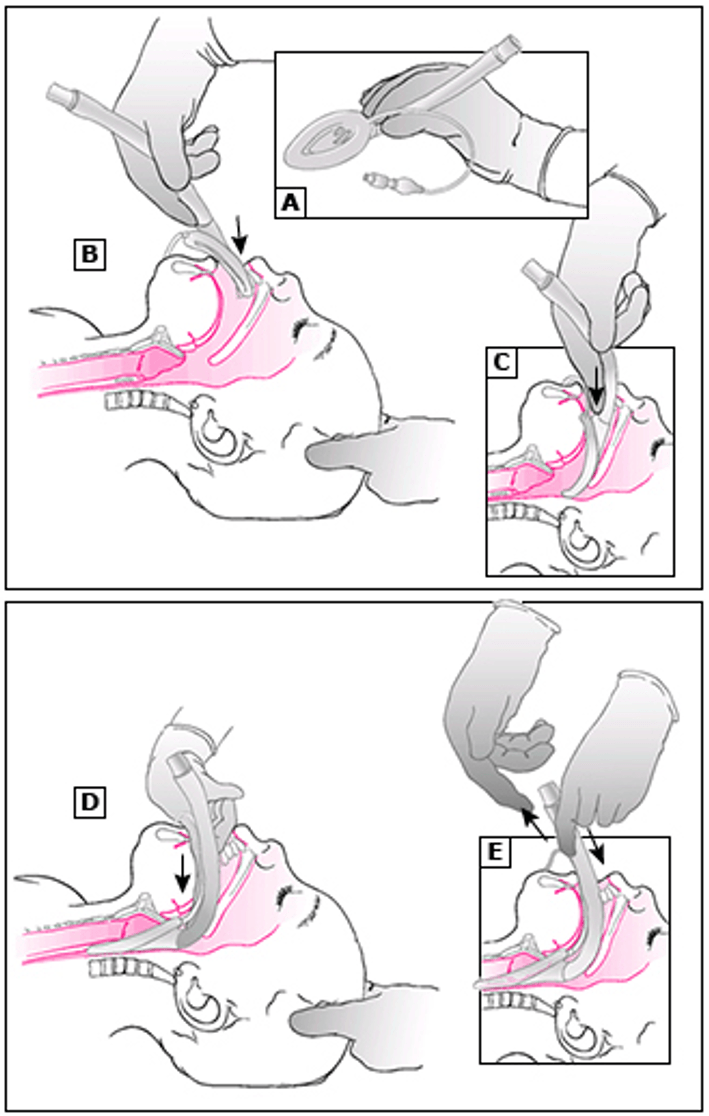
Đặt ống nội khí quản (ETT)
| Cân nặng (g) | Tuổi thai (tuần) | Kích thước ETT (mm) | Độ sâu đến môi (cm) |
|---|---|---|---|
| < 1000 | < 28 | 2.5 | 5.5 - 6.5 |
| 1000 - 2000 | 28 - 34 | 3.0 | 7.0 - 7.5 |
| 2000 - 3000 | 34 - 38 | 3.5 | 8.0 |
| > 3000 | > 38 | 3.5 - 4.0 | 8.5 - 9.0 |
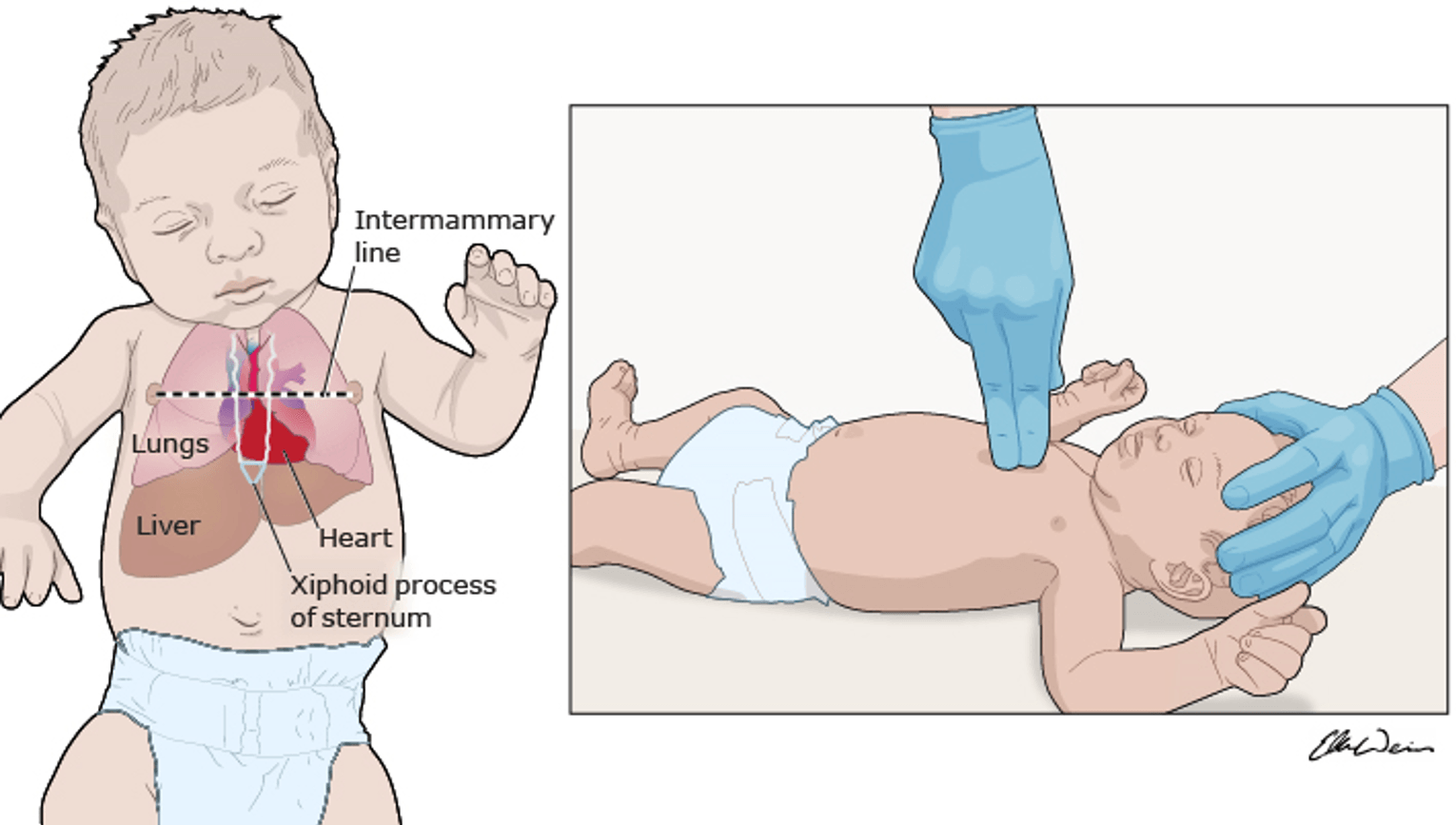
Ép ngực
- Chỉ định: Nhịp tim < 60 lần/phút sau 30 giây PPV hiệu quả.
- Kỹ thuật: Dùng 2 ngón tay cái ôm ngực (ưu tiên) hoặc 2 ngón tay.
- Vị trí: 1/3 dưới xương ức. Độ sâu: 1/3 đường kính trước sau lồng ngực.
- Tỷ lệ: 3:1 (90 lần ép : 30 lần bóp bóng mỗi phút). Tăng FiO2 lên 100% khi ép tim.
| Kỹ thuật 2 ngón cái | Kỹ thuật 2 ngón tay |
|---|---|
 |  |
Thuốc (Adrenalin/Epinephrine)
- Chỉ định: Nhịp tim < 60 lần/phút sau khi đã PPV và ép tim đầy đủ.
- Đường tĩnh mạch (UVC): 0.01 - 0.03 mg/kg (nồng độ 1:10.000).
- Đường nội khí quản (ETT): 0.05 - 0.1 mg/kg (liều cao hơn, chỉ dùng khi chưa có đường truyền).
Tăng thể tích
- Chỉ dùng khi nghi ngờ mất máu hoặc sốc giảm thể tích.
- Liều: NaCl 0.9% 10 mL/kg truyền trong 5-10 phút.
HỒI SỨC BAN ĐẦU THẤT BẠI
Nếu trẻ không đáp ứng, cần xem xét:
- Tắc nghẽn cơ học: Phân su, teo lỗ mũi sau, hội chứng Robin.
- Bất thường phổi: Tràn khí màng phổi, thoát vị hoành.
- Nguyên nhân khác: Bệnh tim bẩm sinh, block tim hoàn toàn, bệnh não thiếu máu cục bộ.
NGỪNG TIẾP TỤC HỒI SỨC
Có thể ngừng hồi sức sau 20 phút nếu trẻ không có nhịp tim và không có nổ lực hô hấp mặc dù đã thực hiện đầy đủ các bước hồi sức tích cực (bao gồm ETT và Adrenalin).
SAU HỒI SỨC
Trẻ cần được theo dõi tại NICU để phát hiện:
- Bệnh não thiếu máu cục bộ (HIE), co giật.
- Tăng áp phổi sơ sinh (PPHN).
- Hạ đường huyết, rối loạn điện giải.
- Khó khăn trong việc bú/nuốt.
TÀI LIỆU THAM KHẢO
- Neonatal resuscitation in the delivery room. Uptodate 09.2023.
- Neonatal Resuscitation: 2020 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care.